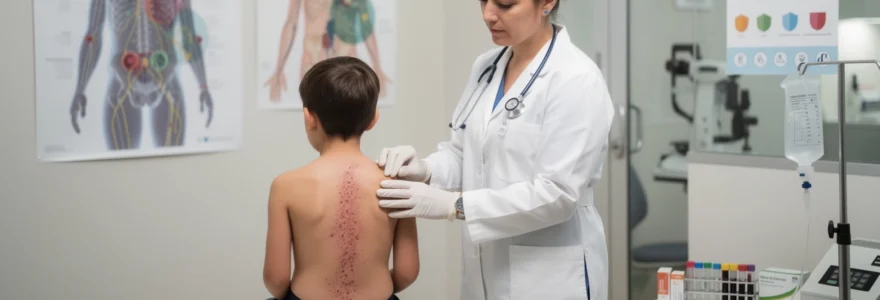
Le zona pédiatrique reste une pathologie relativement rare mais méconnue qui suscite souvent l’inquiétude des parents. Contrairement à une idée répandue, cette réactivation du virus varicelle-zona ne touche pas exclusivement les personnes âgées. Bien que l’incidence soit nettement plus faible chez les jeunes patients, moins de 10 % des cas concernent les moins de 20 ans, cette affection mérite toute votre attention. La particularité du zona infantile réside dans son évolution généralement bénigne et l’absence quasi systématique de douleurs résiduelles chroniques, contrairement à ce qui s’observe chez l’adulte. Comprendre les mécanismes de cette pathologie, ses manifestations cliniques et les options thérapeutiques disponibles vous permettra d’identifier rapidement les signes d’alerte et d’assurer une prise en charge optimale de votre enfant.
Physiopathologie du zona pédiatrique : réactivation du virus varicelle-zona
Le zona résulte d’un mécanisme infectieux complexe impliquant le virus varicelle-zona, également désigné sous l’acronyme VZV (varicella-zoster virus). Ce pathogène appartient à la famille des Herpesviridae et possède une caractéristique distinctive : sa capacité à persister dans l’organisme après la guérison de la varicelle. Lorsqu’un enfant contracte la varicelle, généralement pendant les premières années de vie, le système immunitaire développe une réponse qui permet la résolution de l’infection aiguë. Cependant, le virus n’est jamais totalement éliminé de l’organisme. Il se réfugie dans les ganglions nerveux sensitifs situés le long de la colonne vertébrale, où il entre dans une phase de latence qui peut durer des décennies.
Mécanisme de latence du VZV dans les ganglions nerveux sensitifs
La migration du virus varicelle-zona vers les ganglions nerveux s’effectue par deux voies principales : hématogène et neurogène. Après l’éruption cutanée initiale de la varicelle, les particules virales présentes dans la peau ou les muqueuses empruntent les terminaisons nerveuses pour remonter jusqu’aux ganglions rachidiens dorsaux. Dans ces structures anatomiques, le VZV adopte un état de dormance, échappant ainsi à la surveillance du système immunitaire. Les anticorps anti-VZV de type IgG, bien que présents dans la circulation sanguine, ne peuvent atteindre ces sanctuaires nerveux protégés par la barrière hémato-nerveuse. Cette persistance virale explique pourquoi toute personne ayant eu la varicelle reste potentiellement exposée à un épisode de zona ultérieur.
Facteurs déclencheurs de réactivation virale chez l’enfant immunocompétent
Chez l’enfant dont le système immunitaire fonctionne normalement, plusieurs facteurs peuvent déclencher la réactivation du virus latent. Le stress physique ou émotionnel constitue un élément déclencheur fréquemment rapporté, notamment lors de périodes d’examens scolaires ou de changements familiaux importants. Les infections intercurrentes, telles qu’une grippe ou une autre maladie virale, sollicitent les défenses immunitaires et peuvent créer une fenêtre d’opportunité pour le VZV. Les traumatismes locaux, incluant les interventions chirurgicales ou les blessures importantes, représentent également des situations à risque. Contrairement aux adultes chez qui l’immunosénescence joue un rôle majeur, l’âge n’est pas le principal facteur de risque chez l’enfant
En revanche, toute situation qui entraîne une baisse transitoire de l’immunité cellulaire (fatigue intense, infection fébrile, carence nutritionnelle) peut suffire à « réveiller » le virus. Il est donc fréquent qu’un zona chez l’enfant survienne quelques semaines après une maladie virale banale ou une période de stress important. Dans la majorité des cas, aucun facteur déclenchant évident n’est identifié, ce qui peut être frustrant pour les parents. Il est important de rappeler que ni une hygiène imparfaite, ni une erreur alimentaire, ni un « coup de froid » isolé ne sont, à eux seuls, responsables d’un zona. L’apparition de cette éruption reste avant tout liée à l’histoire infectieuse antérieure de l’enfant et à l’équilibre de son système immunitaire.
Particularités immunologiques de l’enfant face au virus varicelle-zona
Le système immunitaire de l’enfant présente des spécificités qui expliquent en partie la forme généralement bénigne du zona pédiatrique. Après une primo-infection par la varicelle, l’organisme met en place une double réponse immunitaire : humorale (anticorps IgG, IgA anti-VZV) et cellulaire (lymphocytes T). Ces défenses permettent de contenir le virus réactivé au niveau d’un seul dermatome, limitant l’extension de l’éruption. Chez l’enfant immunocompétent, cette réponse est en général vigoureuse, ce qui rend les formes disséminées ou nécrotiques exceptionnelles.
Autre élément important : les douleurs neuropathiques post-zostériennes, si redoutées chez la personne âgée, restent très rares en pédiatrie. Cette différence serait liée à une meilleure capacité de régénération des fibres nerveuses chez l’enfant et à une plasticité cérébrale plus importante. En pratique, cela signifie que même lorsque la douleur est marquée pendant la phase aiguë, elle s’atténue le plus souvent rapidement après la cicatrisation des lésions cutanées. Néanmoins, la survenue d’un zona chez un jeune enfant, notamment avant 1 an, doit toujours inciter à vérifier l’absence de déficit immunitaire sous-jacent, surtout en cas de formes répétées ou étendues.
Incidence du zona chez les enfants vaccinés contre la varicelle
Avec l’introduction de la vaccination contre la varicelle dans de nombreux calendriers vaccinaux, une question revient souvent : un enfant vacciné peut-il tout de même développer un zona ? La réponse est oui, mais avec une probabilité nettement réduite. Les études de cohorte montrent que l’incidence du zona chez les enfants vaccinés contre la varicelle est inférieure à 1 cas pour 1000 enfants par an, soit un risque significativement plus faible que chez ceux ayant contracté la varicelle de façon naturelle. De plus, lorsque le zona survient malgré la vaccination, les formes sont en général plus limitées et moins douloureuses.
Le vaccin utilise en effet une souche atténuée du VZV, qui peut, comme le virus sauvage, rester latent dans les ganglions sensitifs. Toutefois, la charge virale initiale plus faible et la mémoire immunitaire robuste induite par la vaccination réduisent la probabilité de réactivation ultérieure. On observe aussi un profil clinique souvent plus discret : éruption moins étendue, symptômes généraux modérés, évolution rapide vers la guérison. Pour vous, parents, cela se traduit par un double bénéfice : une forte diminution du risque de varicelle sévère dans l’enfance et, à plus long terme, une probabilité moindre de zona pédiatrique.
Manifestations cliniques du zona chez l’enfant selon la localisation
Chez l’enfant, le zona se manifeste le plus souvent par une éruption localisée, suivant le trajet d’un nerf sensitif, que l’on appelle un dermatome. Selon la racine nerveuse atteinte, les symptômes peuvent cependant varier et entraîner des complications spécifiques, notamment lorsqu’il s’agit du visage, de l’œil ou de l’oreille. Identifier la localisation précise des lésions aide le médecin à évaluer le risque de séquelles et à adapter le traitement. Vous remarquerez souvent que les vésicules restent strictement limitées à un seul côté du corps, ce qui constitue un élément clé du diagnostic.
Zona thoracique et dermatomal : éruption vésiculeuse unilatérale caractéristique
Le zona thoracique représente la forme la plus fréquente, même chez l’enfant. Il débute généralement par une sensation de brûlure, de picotements ou de douleur localisée d’un seul côté du thorax ou du dos. Cette phase dite prodromique précède de 24 à 72 heures l’apparition de petites vésicules groupées en « bouquet », alignées comme une bande le long d’un espace intercostal. La disposition métamérique, c’est-à-dire suivant un dermatome unique, constitue un signe très évocateur de zona.
Sur le plan visuel, l’éruption passe par plusieurs étapes : macules rouges, vésicules remplies de liquide clair, puis croûtes qui sèchent et tombent en une dizaine de jours. Chez l’enfant, la fièvre est modérée, voire absente, et l’état général reste souvent peu altéré. La douleur, parfois difficile à exprimer chez les plus jeunes, peut se manifester par une irritabilité inhabituelle, des difficultés au sommeil ou un refus de se laisser habiller en raison de la gêne au contact des vêtements. Une surveillance attentive de la zone touchée permet de détecter rapidement une éventuelle surinfection bactérienne, surtout si l’enfant se gratte beaucoup.
Zona ophtalmique pédiatrique : risque de kératite et complications oculaires
Le zona ophtalmique, lié à l’atteinte de la branche ophtalmique du nerf trijumeau, reste rare chez l’enfant mais constitue une urgence médicale. Les premiers signes peuvent prêter à confusion : maux de tête, douleur autour de l’œil, photophobie (sensibilité à la lumière) et rougeur localisée du front ou de la paupière supérieure. L’éruption vésiculeuse apparaît ensuite sur le territoire innervé par cette branche nerveuse, en respectant l’axe médian du visage. La présence de vésicules sur la pointe du nez (signe de Hutchinson) est particulièrement évocatrice d’une atteinte oculaire associée.
Pourquoi cette localisation est-elle si préoccupante ? Parce que le virus varicelle-zona peut provoquer une kératite (inflammation de la cornée), une uvéite antérieure ou d’autres lésions intra-oculaires susceptibles de compromettre la vision. Chez l’enfant, dont le système visuel est encore en développement, une atteinte prolongée ou mal traitée peut entraîner une amblyopie (œil « paresseux ») ou une baisse de vision définitive. C’est pourquoi tout zona touchant la région péri-orbitaire impose une consultation rapide auprès d’un ophtalmologiste, même si l’enfant semble globalement en forme. Un traitement antiviral précoce et une prise en charge ophtalmologique adaptée réduisent très nettement le risque de séquelles.
Zona auriculaire et syndrome de ramsay hunt chez l’enfant
Le zona auriculaire correspond à la réactivation du VZV au niveau du ganglion géniculé du nerf facial. Chez l’enfant, il peut se présenter sous la forme de vésicules douloureuses dans le conduit auditif externe, sur le pavillon de l’oreille ou autour du lobe. Dans certains cas, ce tableau s’intègre dans le syndrome de Ramsay Hunt, association d’un zona auriculaire et d’une paralysie faciale périphérique. L’enfant peut alors présenter une asymétrie du visage, difficulté à fermer un œil, écoulement salivaire du côté atteint ou troubles du goût.
Cette forme est moins fréquente que le zona thoracique, mais elle mérite une prise en charge spécialisée, souvent en milieu ORL ou neurologique pédiatrique. Des vertiges, des bourdonnements d’oreille (acouphènes) ou une baisse de l’audition peuvent également être observés, traduisant une atteinte concomitante du nerf vestibulo-cochléaire. Même si le pronostic reste globalement bon chez l’enfant, un traitement antiviral précoce associé à une corticothérapie courte (dans certains protocoles) peut améliorer les chances de récupération complète de la fonction faciale. Une rééducation orthophonique ou de la mimique peut être proposée en cas de persistance de la paralysie.
Douleurs neurologiques et algie post-zostérienne en pédiatrie
La douleur liée au zona pédiatrique est souvent décrite comme une brûlure, un coup d’aiguille ou une décharge électrique le long du trajet du nerf atteint. Chez les plus jeunes, il n’est pas toujours facile d’obtenir une description précise, mais des signes indirects peuvent alerter : l’enfant refuse de se laisser toucher sur la zone concernée, pleure lors du bain ou évite certains mouvements. Cette douleur aiguë accompagne généralement l’éruption et régresse progressivement avec la cicatrisation cutanée. Dans la plupart des cas, elle se limite à quelques jours ou semaines.
Les algies post-zostériennes, c’est-à-dire les douleurs persistantes au-delà de trois mois après l’épisode aigu, restent exceptionnelles chez l’enfant immunocompétent. Lorsqu’elles surviennent, elles justifient une évaluation spécialisée, parfois en centre de la douleur, afin d’adapter le traitement (antalgiques de palier supérieur, médicaments adjuvants des douleurs neuropathiques, prise en charge psychologique). De manière générale, le pronostic douloureux est nettement plus favorable en pédiatrie qu’en gériatrie, ce qui est un point rassurant à transmettre aux familles. Une prise en charge précoce de la douleur dès le début de l’éruption contribue également à limiter le risque de chronicisation.
Diagnostic différentiel et examens paracliniques du zona infantile
Dans la majorité des cas, le diagnostic de zona chez l’enfant repose sur l’examen clinique et l’interrogatoire. La distribution unilatérale, métamérique, des vésicules et l’existence d’antécédents de varicelle ou de vaccination constituent des arguments forts. Toutefois, certaines présentations atypiques ou localisations particulières peuvent prêter à confusion avec d’autres dermatoses virales, comme l’herpès simplex, ou bactériennes, comme l’impétigo. C’est dans ces situations que les examens paracliniques prennent tout leur intérêt, notamment pour confirmer la présence du virus varicelle-zona.
Distinction clinique avec l’herpès simplex de type 1 et 2
L’herpès simplex (HSV-1 ou HSV-2) peut mimer un zona, notamment lorsqu’il se présente sous forme de vésicules groupées localisées. Cependant, plusieurs éléments permettent de distinguer ces deux infections. Le zona suit un trajet strictement unilatéral le long d’un dermatome, sans croiser la ligne médiane, alors que l’herpès peut être plus localisé, par exemple sur les lèvres ou les organes génitaux, sans véritable distribution nerveuse. De plus, le contexte clinique diffère souvent : récidives fréquentes et lésions de petite taille pour l’herpès, épisode unique et plus étendu pour le zona.
Chez l’enfant immunodéprimé ou en cas de doute diagnostique, il peut être utile de réaliser un prélèvement de liquide vésiculaire pour une analyse virologique. Cette démarche est particulièrement importante lorsque la localisation est génitale ou péribuccale, pour adapter au mieux la prise en charge et le conseil aux parents. En pratique, votre médecin prendra en compte l’âge de l’enfant, la localisation des lésions, le mode d’apparition et les antécédents d’infections virales pour orienter le diagnostic. Lorsque les éléments cliniques sont typiques, aucun examen complémentaire n’est nécessaire.
PCR du liquide vésiculaire : détection spécifique du VZV
La technique de référence pour confirmer un zona est aujourd’hui la PCR (réaction de polymérisation en chaîne) réalisée sur un échantillon de liquide vésiculaire ou un écouvillonnage de la lésion. Cette méthode permet de détecter spécifiquement l’ADN du virus varicelle-zona, avec une sensibilité et une spécificité très élevées. Elle présente l’avantage de différencier VZV et HSV en une seule analyse, ce qui est particulièrement utile dans les formes atypiques ou chez les enfants présentant un déficit immunitaire connu. L’interprétation est binaire : la présence d’ADN de VZV dans une lésion compatible confirme le diagnostic de zona.
Dans la pratique pédiatrique courante, cette PCR n’est pas systématique. Elle est réservée aux situations où le diagnostic clinique est incertain, où l’enjeu thérapeutique est important (zona ophtalmique, suspicion de méningo-encéphalite virale, atteinte disséminée) ou dans un contexte hospitalier pour prévenir les transmissions nosocomiales. La réalisation du prélèvement est simple et peu invasive, mais doit être effectuée sur une vésicule fraîche, avant l’apparition de croûtes. Il est donc préférable de consulter rapidement si vous suspectez un zona chez votre enfant, afin de ne pas retarder un éventuel examen virologique.
Sérologie IgM et IgG anti-VZV : interprétation en contexte pédiatrique
La sérologie anti-VZV consiste à doser les anticorps IgM et IgG dirigés contre le virus dans le sang. Chez l’enfant ayant déjà eu la varicelle ou ayant été vacciné, la présence d’IgG témoigne d’un contact antérieur avec le VZV, mais ne permet pas de distinguer une infection ancienne d’une réactivation récente. Les IgM, théoriquement indicateurs d’infection aiguë, sont inconstamment positives lors d’un zona et peuvent même être absentes, en particulier si l’enfant a déjà une immunité bien établie. Autrement dit, une sérologie négative n’exclut pas un zona, et une sérologie positive ne le confirme pas toujours.
C’est pourquoi la sérologie n’occupe qu’une place secondaire dans le diagnostic de zona infantile. Elle peut toutefois être utile dans certains contextes : bilan immunologique global, évaluation de la protection vaccinale, ou chez un enfant sans antécédent connu de varicelle pour documenter une infection antérieure. En cas de suspicion d’atteinte neurologique (encéphalite, méningite liée au VZV), l’analyse du liquide céphalo-rachidien associant PCR et sérologie intrathécale apporte des informations plus pertinentes. Dans la plupart des formes cutanées typiques, le diagnostic reste avant tout clinique.
Protocoles thérapeutiques antiviraux et symptomatiques en pédiatrie
La prise en charge du zona chez l’enfant repose sur deux volets complémentaires : le traitement antiviral, destiné à limiter la réplication du virus, et le traitement symptomatique, visant à soulager la douleur et à prévenir les complications cutanées. Faut-il toujours prescrire un antiviral chez l’enfant ? La réponse dépend de l’âge, de la sévérité de l’éruption, de la localisation et du terrain immunitaire. Chez un enfant immunocompétent présentant un zona localisé et peu douloureux, un traitement purement symptomatique peut suffire. En revanche, dans les formes étendues, ophtalmiques, auriculaires ou chez le nourrisson, un traitement antiviral précoce est recommandé.
Aciclovir per os : posologie adaptée au poids de l’enfant
L’aciclovir est l’antiviral de référence pour le traitement du zona en pédiatrie. Son efficacité repose sur sa capacité à inhiber la réplication de l’ADN viral dans les cellules infectées. La posologie par voie orale doit être adaptée au poids de l’enfant, généralement de l’ordre de 20 mg/kg toutes les 6 à 8 heures (soit 60 à 80 mg/kg/jour), sans dépasser la dose maximale recommandée chez l’adolescent. La durée habituelle du traitement est de 5 à 7 jours, à débuter idéalement dans les 72 heures suivant l’apparition de l’éruption vésiculeuse pour optimiser l’efficacité.
Dans la pratique, le médecin prend en compte plusieurs paramètres : âge, fonction rénale, tolérance digestive, capacité de l’enfant à avaler les comprimés ou à recevoir une suspension buvable. Les effets indésirables de l’aciclovir per os sont généralement modérés (nausées, diarrhée, céphalées) et bien tolérés en pédiatrie. Pour vous aider, le pédiatre ou le pharmacien vous expliquera précisément le schéma posologique, souvent plus simple s’il est calé sur les horaires des repas. Il est essentiel de respecter les doses et la durée prescrites, même si l’état de l’enfant semble s’améliorer rapidement.
Valaciclovir et famciclovir : alternatives thérapeutiques autorisées
Le valaciclovir et le famciclovir sont des prodrogues de l’aciclovir et du penciclovir, offrant une meilleure biodisponibilité orale et une posologie moins fréquente. Chez l’adolescent et l’enfant plus grand, ces molécules peuvent constituer une alternative intéressante, notamment pour améliorer l’observance grâce à un nombre réduit de prises quotidiennes. Toutefois, leur utilisation en pédiatrie dépend des recommandations nationales et des autorisations de mise sur le marché, souvent limitées à certains âges ou indications. Le médecin choisira donc au cas par cas la molécule la plus adaptée.
Dans la plupart des protocoles, le valaciclovir est préféré chez les plus grands en raison de son schéma de prise simplifié, par exemple trois prises par jour pendant 7 jours. Le famciclovir, moins utilisé en pédiatrie, peut être envisagé dans des situations particulières selon l’expérience de l’équipe soignante. Dans tous les cas, ces traitements ne remplacent pas les mesures symptomatiques (antalgiques, soins locaux) mais viennent les compléter. Il est important de signaler toute réaction inhabituelle (éruption cutanée diffuse, troubles digestifs sévères, modification du comportement) pour adapter le traitement si nécessaire.
Traitement antalgique et soins locaux des lésions cutanées
Le soulagement de la douleur est un élément central de la prise en charge du zona chez l’enfant. En première intention, le paracétamol adapté au poids reste l’analgésique de choix. Les anti-inflammatoires non stéroïdiens (AINS) peuvent être utilisés avec prudence, en respectant les recommandations pédiatriques, mais certains praticiens préfèrent les éviter en cas de lésions cutanées étendues ou de risque infectieux. Dans les formes très douloureuses, des antalgiques de palier supérieur ou des médicaments ciblant la douleur neuropathique peuvent être envisagés en milieu spécialisé.
Les soins locaux visent à maintenir la peau propre, à limiter le prurit et à prévenir les surinfections bactériennes. Des bains quotidiens à l’eau tiède, un séchage délicat par tamponnement et l’application d’une solution antiseptique douce suffisent le plus souvent. Les crèmes cicatrisantes peuvent favoriser la réparation cutanée une fois les vésicules asséchées. Il est préférable d’éviter les pansements occlusifs prolongés, qui maintiennent l’humidité et favorisent la macération. Pour limiter le grattage, surtout la nuit, des vêtements amples en coton et des ongles coupés courts sont recommandés. Un antihistaminique peut parfois être prescrit en cas de démangeaisons importantes.
Indications de l’aciclovir intraveineux en cas de complications
L’aciclovir intraveineux est réservé aux formes graves ou compliquées de zona chez l’enfant. Il est indiqué en particulier en cas de zona disséminé, de suspicion d’atteinte neurologique (méningite, encéphalite), de zona ophtalmique sévère ou chez les patients immunodéprimés (chimiothérapie, greffe, infection par le VIH, déficit immunitaire congénital). Le traitement est alors administré à l’hôpital, sous surveillance, avec une posologie adaptée au poids et à la fonction rénale, sur une durée généralement comprise entre 7 et 10 jours.
Cette prise en charge hospitalière permet non seulement d’assurer un traitement antiviral intensif, mais aussi de surveiller l’apparition de complications systémiques et de contrôler la douleur. Une hydratation suffisante est essentielle pour prévenir une toxicité rénale liée à l’aciclovir IV. Dans de nombreux cas, une transition vers un traitement oral peut être envisagée après quelques jours, dès que l’état clinique de l’enfant s’améliore. Pour les parents, l’hospitalisation est souvent source d’anxiété, mais elle constitue une mesure de prudence visant à optimiser le pronostic et à réduire le risque de séquelles à long terme.
Complications neurologiques et viscérales du zona pédiatrique
Si le zona de l’enfant est le plus souvent bénin et limité à la peau, certaines complications neurologiques ou viscérales peuvent survenir, surtout en cas de déficit immunitaire. Le virus varicelle-zona, en raison de son tropisme pour le tissu nerveux, peut atteindre le système nerveux central et provoquer une méningite, une encéphalite ou une myélite. Les signes d’alerte incluent fièvre élevée, céphalées intenses, vomissements, raideur de nuque, troubles de la conscience ou déficits neurologiques focaux. Dans ces situations, une consultation urgente et un bilan hospitalier sont indispensables.
Sur le plan viscéral, des atteintes pulmonaires (pneumonie virale), hépatiques ou hématologiques sont possibles mais restent exceptionnelles en pédiatrie. Elles concernent principalement les enfants immunodéprimés ou les formes de zona disséminé, où l’éruption n’est plus limitée à un seul dermatome mais touche plusieurs régions du corps. Une surinfection bactérienne des lésions cutanées, responsable de cellulite ou d’abcès, constitue la complication la plus fréquente dans la pratique quotidienne. Elle se manifeste par une rougeur croissante, une chaleur locale, un écoulement purulent ou une fièvre persistante, justifiant alors un traitement antibiotique adapté.
Enfin, même si les algies post-zostériennes sont rares chez l’enfant, elles font partie des complications possibles à moyen terme. Une prise en charge multidisciplinaire, associant pédiatre, neurologue, spécialiste de la douleur et parfois psychologue, peut être nécessaire pour les cas les plus complexes. Dans l’ensemble, il est important de rappeler que la survenue de ces complications reste minoritaire, en particulier chez l’enfant immunocompétent, ce qui doit rassurer les familles tout en les incitant à consulter rapidement en cas de symptômes inhabituels.
Mesures d’isolement et prévention de la transmission nosocomiale
Le zona n’est pas contagieux en tant que tel, mais le virus varicelle-zona contenu dans les vésicules peut être transmis à une personne n’ayant jamais eu la varicelle ni reçu le vaccin. Cette personne développera alors une varicelle, et non un zona. Pour limiter ce risque, surtout en collectivité (crèche, école) ou en milieu hospitalier, des mesures simples d’isolement sont recommandées. Il s’agit principalement de couvrir les lésions lorsqu’elles sont suintantes, d’éviter les contacts étroits avec les personnes vulnérables (nouveau-nés, femmes enceintes non immunisées, enfants immunodéprimés) et de respecter une hygiène rigoureuse des mains.
En milieu hospitalier, un enfant présentant un zona localisé est généralement placé en chambre individuelle, avec des précautions de contact jusqu’à la disparition des vésicules et leur transformation en croûtes sèches. Si le zona est disséminé ou si l’enfant est immunodéprimé, des mesures plus strictes peuvent être mises en place, associant précautions de contact et, parfois, de type « gouttelettes », selon les protocoles de l’établissement. Le personnel soignant non immunisé contre la varicelle doit éviter d’entrer en contact direct avec le patient, ou être orienté vers une vaccination si cela est possible.
À domicile, il n’est généralement pas nécessaire d’isoler complètement l’enfant atteint de zona des autres membres de la famille. Cependant, si un frère ou une sœur n’a jamais eu la varicelle ni été vacciné, il est prudent de limiter les contacts rapprochés avec la zone d’éruption et de veiller à un lavage des mains fréquent. De manière plus large, la vaccination contre la varicelle chez les enfants éligibles contribue à réduire le nombre de personnes susceptibles de développer une varicelle à partir d’un cas de zona. Ainsi, au-delà de la prise en charge immédiate, la prévention vaccinale reste un levier majeur pour limiter la circulation du virus varicelle-zona dans la communauté.