La vaccination par le BCG représente un geste préventif essentiel pour protéger les nourrissons et jeunes enfants contre les formes graves de tuberculose. Pourtant, la réaction cutanée caractéristique qui suit cette injection intradermique suscite régulièrement des inquiétudes légitimes chez les parents. Entre le processus inflammatoire normal attendu et une véritable complication infectieuse, la frontière peut sembler floue. Comprendre les étapes physiologiques de la réaction vaccinale permet de mieux identifier les signaux d’alerte nécessitant une consultation médicale. Cette distinction revêt une importance capitale pour éviter aussi bien l’anxiété inutile que le retard dans la prise en charge d’une complication réelle.
Le vaccin BCG et la réaction cutanée post-injection : mécanisme de la pustule
Le vaccin BCG constitue un vaccin vivant atténué contenant des bacilles tuberculeux bovins affaiblis. Son administration déclenche une cascade de réactions immunologiques locales parfaitement prévisibles et souhaitables. Ces manifestations cutanées témoignent de l’activation du système immunitaire et de la construction progressive d’une protection contre les formes sévères de tuberculose. La compréhension de ce processus naturel permet aux parents d’accompagner sereinement l’évolution du site vaccinal sans confusion avec une infection pathologique.
Formation de la papule initiale après l’injection intradermique du BCG
L’injection intradermique du vaccin BCG se réalise dans les couches superficielles de la peau, généralement à la face externe du bras gauche. Cette technique particulière provoque immédiatement l’apparition d’une papule blanchâtre en relief, ressemblant à une peau d’orange, d’environ 5 à 10 millimètres de diamètre. Cette bulle caractéristique confirme que le produit a bien été déposé dans le derme et non dans les tissus plus profonds. Elle disparaît spontanément dans les quinze à trente minutes suivant l’injection, laissant place à une zone discrètement rosée qui peut passer inaperçue pendant plusieurs semaines.
Évolution normale vers la pustule entre 2 et 6 semaines
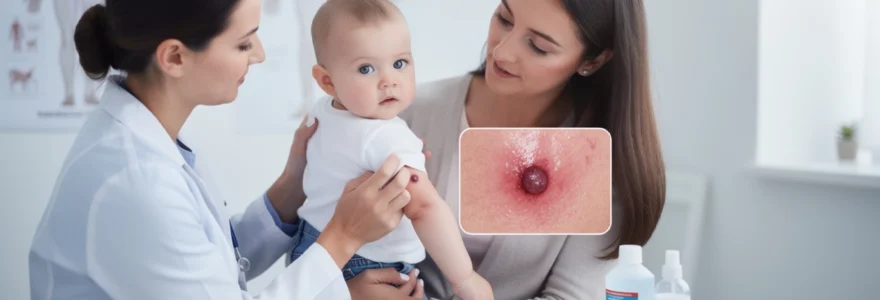
Après une période de latence variable, généralement entre deux et quatre semaines post-vaccination, un nodule rouge et induré émerge progressivement au point d’injection. Cette réaction retardée correspond à la mise en place de la réponse immunitaire cellulaire spécifique contre les antigènes mycobactériens. Le nodule augmente ensuite de volume pour atteindre 5 à 15 millimètres de diamètre, prenant une coloration rouge à violacée. Vers la sixième semaine environ, ce nodule évolue vers une pustule contenant un liquide séreux ou légèrement purulent de couleur jaunâtre. Cette transformation pustuleuse représente l’étape la plus impressionnante visuellement, mais elle constitue une réaction parfaitement physiologique témoignant de l’efficacité vaccinale.
Le processus de nécrose caséeuse et d’ulcération physiologique
La pustule formée va progressivement s’ulcérer, créant un petit cratère superficiel d’environ 5 à 10 millimètres de diamètre. Cette ulcération vaccinale résulte d’un phénomène de nécrose caséeuse, mécanisme caractéristique de la réaction granulomateuse contre les mycobactéries. L’ulcère peut présenter un fond fibrineux blanchâtre ou jaunâtre et laisser s’écouler un exsudat clair à lég
lément purulent, parfois un peu épais. Malgré son aspect parfois inquiétant, cette ulcération reste en principe superficielle et bien limitée. Elle ne s’accompagne pas de fièvre ni de douleur intense, et l’état général de l’enfant demeure parfaitement conservé. C’est pourquoi, en l’absence d’autres signes (rougeur très étendue, suintement abondant, ganglion très volumineux), on parle encore d’évolution normale du bouton du BCG et non d’infection locale.
Cicatrisation spontanée et formation de la cicatrice vaccinale caractéristique
Au fil des semaines, l’ulcération se dessèche progressivement. Une croûte se forme, se détache d’elle-même, puis laisse place à une petite zone rosée qui s’aplanit peu à peu. La cicatrisation complète peut prendre plusieurs mois, parfois jusqu’à 6 à 12 mois, ce qui peut sembler long aux parents. À terme, on observe le plus souvent une petite cicatrice ronde, blanchâtre ou légèrement brunâtre, de 3 à 7 millimètres de diamètre.
Contrairement à certaines idées reçues, cette cicatrice vaccinale n’est pas le signe d’une complication, mais au contraire la trace attendue du bon fonctionnement du vaccin BCG. Son aspect varie d’un enfant à l’autre : chez certains, elle est à peine visible, chez d’autres, elle reste plus marquée. Elle ne nécessite aucun traitement particulier et ne s’améliore pas avec les crèmes cicatrisantes classiques. Comme pour toute cicatrice, son aspect s’estompe souvent avec la croissance de l’enfant et devient moins visible à l’adolescence.
Infection locale du site d’injection : différencier réaction normale et complication
Face à un bouton du BCG très rouge, qui suppure ou qui semble « gonflé de pus », la tentation est grande de parler immédiatement d’infection. Pourtant, une certaine suppuration fait partie du processus physiologique. La difficulté est donc de distinguer une réaction inflammatoire normale d’une véritable complication infectieuse locale. Cette distinction repose sur quelques critères simples : intensité de la rougeur, abondance de l’écoulement, douleurs associées, taille de la lésion et présence ou non de fièvre.
Signes cliniques d’une réaction inflammatoire bénigne attendue
Dans la grande majorité des cas, la réaction au BCG reste modérée et strictement locale. Le bouton est rouge, légèrement en relief, parfois douloureux au toucher, mais l’enfant ne se plaint pas spontanément et continue à utiliser normalement son bras. L’écoulement, lorsqu’il existe, est modéré, plutôt clair ou jaunâtre, et il s’agit d’un simple exsudat inflammatoire. La zone de rougeur reste limitée à 1 à 2 centimètres autour du point d’injection.
Dans ce contexte, il n’y a pas de fièvre, pas de gonflement majeur du bras, pas de gêne fonctionnelle importante. L’évolution se fait lentement, sur plusieurs semaines, avec alternance de phases de suintement et de dessiccation. Vous n’avez alors pas besoin de désinfecter agressivement ni de percer le bouton : des soins doux à l’eau et au savon suffisent. La surveillance consiste surtout à vérifier que la lésion ne s’étend pas de façon rapide et que l’état général de votre enfant reste bon.
Suppuration excessive avec écoulement purulent abondant pathologique
On parle d’infection locale ou de surinfection lorsque l’écoulement devient franchement abondant, épais, parfois malodorant, et impose de changer plusieurs fois de compresse dans la journée. Le liquide est alors davantage purulent que séreux, avec un aspect de « vrai pus » laiteux ou verdâtre. La peau autour de la lésion peut devenir très rouge, chaude, et plus douloureuse, voire sensible même sans pression.
Dans ce cas, il n’est pas question de percer soi-même le bouton du BCG ou de tenter de vider l’abcès à la maison. Ce geste augmente le risque de disséminer l’infection et d’aggraver la cicatrice finale. Il est préférable de consulter pour que le médecin apprécie l’importance de la suppuration, recherche une BCGite locale ou une surinfection bactérienne, et décide d’un éventuel traitement (antibiotique topique ou systémique, pansements spécifiques, voire ponction si un abcès s’est constitué).
Érythème extensif dépassant 3 cm de diamètre autour du point d’injection
Un autre critère d’inquiétude est l’extension de la rougeur cutanée au-delà de la zone immédiate du bouton. Normalement, l’érythème reste limité, en halo discret. Lorsque la rougeur s’étend en plaque, dépasse 3 centimètres de diamètre, devient vive, chaude au toucher et parfois douloureuse, on suspecte une réaction inflammatoire anormale ou une cellulite débutante. Cette extension peut survenir brutalement, en quelques jours, alors que la lésion semblait jusque-là stable.
Dans ce contexte, il est utile de tracer au stylo le contour de la rougeur sur la peau pour suivre son évolution sur 24 à 48 heures. Si l’érythème continue de s’étendre au-delà du tracé, ou s’il s’accompagne de fièvre, d’un enfant grognon, fatigué, il faut consulter rapidement. Une telle situation peut témoigner d’une surinfection bactérienne du bouton du BCG nécessitant une antibiothérapie. À l’inverse, si la rougeur reste stable ou régresse en quelques jours, on peut rester dans un cadre de réaction locale intense mais encore bénigne.
Adénopathie satellite axillaire ou cervicale volumineuse et douloureuse
La réaction immunitaire déclenchée par le vaccin BCG ne se limite pas à la peau : elle concerne aussi les ganglions lymphatiques drainant la zone d’injection. Il est donc fréquent de palper un petit ganglion sous l’aisselle du côté vacciné, parfois dans la région sus-claviculaire. Tant que ce ganglion reste inférieur à 1 centimètre, peu douloureux et mobile, il s’agit d’une réaction normale, appelée adénopathie réactionnelle, qui régresse en quelques mois.
En revanche, l’apparition d’un ganglion axillaire ou cervical volumineux (plus de 1 à 2 centimètres), très dur ou au contraire mou et fluctuants, rouge et douloureux, doit alerter. Ce type d’adénopathie satellite peut traduire une complication régionale du vaccin, que l’on regroupe sous le terme de BCGite. Elle nécessite une évaluation médicale pour distinguer une simple inflammation d’une adénite suppurée, voire d’une atteinte plus profonde. Là encore, l’état général de l’enfant et la présence ou non de fièvre sont des éléments importants pour guider la prise en charge.
Lymphadénite suppurée et BCGite : complications régionales du vaccin
Lorsque la réaction locale dépasse le simple cadre cutané et implique les ganglions voisins, on parle de complications régionales du BCG. Elles restent rares par rapport au nombre total de vaccinations, mais elles sont bien décrites. Il est utile de les connaître pour comprendre pourquoi un médecin peut parfois demander des examens complémentaires ou proposer un traitement spécifique, notamment chez un enfant très jeune ou présentant un terrain particulier (immunodépression).
Adénite régionale fluctuante nécessitant une ponction évacuatrice
La forme la plus fréquente de BCGite régionale est l’adénite suppurée. Le ganglion, le plus souvent axillaire, augmente progressivement de taille, devient sensible, puis mou au centre, signe qu’une collection de pus s’est formée. À la palpation, on ressent une consistance « en boule d’eau » ou « en ballon », ce que les médecins décrivent comme une adénopathie fluctuante. La peau qui la recouvre peut rester normale ou devenir rougeâtre.
Dans ces situations, une simple surveillance n’est généralement plus suffisante. Le médecin peut proposer une ponction évacuatrice sous conditions d’asepsie rigoureuse, afin de diminuer la tension, limiter le risque de fistulisation cutanée spontanée et réduire la taille de la future cicatrice. Contrairement à un abcès banal, on évite souvent l’incision large, qui laisserait une plaie difficile à cicatriser. Selon les recommandations locales, un traitement par médicaments antituberculeux (comme l’isoniazide) peut parfois être discuté, en particulier si l’adénite est très volumineuse ou mal tolérée.
Bcgite disséminée chez l’enfant immunodéprimé ou atteint de DICS
La complication la plus grave, heureusement exceptionnelle, est la BCGite disséminée. Elle survient presque exclusivement chez des enfants présentant un déficit immunitaire sévère, en particulier un déficit immunitaire combiné sévère (DICS) ou certains défauts de l’immunité cellulaire. Dans ce contexte, l’organisme ne parvient pas à contrôler la multiplication du bacille vaccinal, qui peut se disséminer par la circulation sanguine et atteindre différents organes (foie, rate, poumons, os).
Cliniquement, ces enfants présentent un état général altéré, une fièvre prolongée, un retard de croissance, des ganglions multiples, parfois une hépatosplénomégalie (foie et rate augmentés de taille). Ce tableau n’a rien à voir avec la simple présence d’un bouton du BCG qui suppure localement. C’est pourquoi, en France, la vaccination BCG est contre-indiquée chez les nourrissons ayant une immunodépression connue ou suspectée, ou nés de mère atteinte de VIH jusqu’à ce que leur statut soit clarifié. La prise en charge d’une BCGite disséminée repose sur une hospitalisation spécialisée et une association prolongée de traitements antituberculeux.
Ostéite tuberculeuse post-vaccinale : complication rare mais sévère
Autre complication exceptionnelle, l’ostéite post-BCG correspond à une atteinte osseuse par le bacille vaccinal. Elle touche préférentiellement les os longs ou les vertèbres et peut se manifester plusieurs mois, voire plusieurs années après la vaccination. Les signes sont peu spécifiques : douleur osseuse localisée, boiterie persistante, tuméfaction sur un os, parfois fièvre modérée. Par analogie, on peut comparer cette atteinte à une « infection lente » de l’os, qui se développe à bas bruit.
Le diagnostic repose sur l’imagerie (radiographie, IRM) et des examens microbiologiques spécialisés. Là encore, cette complication est surtout décrite chez des enfants avec une vulnérabilité immunitaire particulière. Pour un enfant en bonne santé générale avec un simple bouton BCG ulcéré au bras, le risque d’ostéite post-vaccinale est extrêmement faible. Le traitement associe un suivi spécialisé et une polychimiothérapie antituberculeuse sur plusieurs mois, parfois complétée d’un geste chirurgical si une collection importante est présente.
Surinfection bactérienne secondaire du bouton BCG ulcéré
En dehors des complications liées directement au bacille vaccinal, le bouton du BCG peut devenir la porte d’entrée d’autres microbes de la peau. Comme toute plaie ouverte, même petite, l’ulcération vaccinale peut se surinfecter par des bactéries banales présentes sur l’épiderme ou sous les ongles (lorsque l’enfant se gratte). On parle alors de surinfection bactérienne secondaire, qu’il est important de distinguer d’une BCGite vraie, car le traitement et le pronostic ne sont pas les mêmes.
Colonisation par staphylococcus aureus et streptococcus pyogenes
Les principaux germes impliqués dans la surinfection d’un bouton de BCG sont les mêmes que dans les petites infections cutanées de l’enfant : Staphylococcus aureus et Streptococcus pyogenes. Ces bactéries profitent d’une barrière cutanée fragilisée pour se multiplier localement. Dans un premier temps, il peut s’agir d’une simple colonisation sans signe clinique évident, mais en cas de prolifération importante, l’inflammation s’intensifie et l’écoulement devient franchement purulent.
On voit alors apparaître une augmentation nette de la douleur, une extension de la rougeur et parfois de petites pustules satellites autour de la lésion principale. Cette surinfection n’a rien de spécifique au BCG : elle ressemble beaucoup aux impétigos ou aux petites plaies infectées du quotidien. Néanmoins, la localisation sur le site vaccinal incite à la prudence et à une consultation médicale, surtout si l’enfant a de la fièvre ou si l’infection s’étend rapidement.
Impétigo autour de la lésion vaccinale : diagnostic clinique
L’impétigo est une infection cutanée superficielle très fréquente chez l’enfant, caractérisée par l’apparition de vésicules ou de pustules qui se rompent et laissent des croûtes jaunâtres, dites « miellicérisées ». Autour d’un bouton de BCG, un impétigo peut se développer à partir de microtraumatismes ou de grattage répété. Le tableau typique associe rougeur diffuse, croûtes épaisses jaunâtres, parfois multiples petites lésions autour du point d’injection.
Le diagnostic est le plus souvent clinique, sans examen complémentaire nécessaire. Le médecin évalue l’étendue des lésions : si l’impétigo est limité, un traitement local (pommade antibiotique, soins doux) peut suffire. Si les lésions sont étendues ou s’accompagnent de fièvre, une antibiothérapie orale peut être prescrite. Dans tous les cas, il est essentiel de couper les ongles de l’enfant, de lui laver régulièrement les mains et d’éviter de couvrir la zone avec des pansements occlusifs trop serrés qui favorisent la macération.
Cellulite bactérienne extensive nécessitant une antibiothérapie systémique
À un stade plus avancé, ou chez des enfants fragiles, la surinfection peut évoluer vers une cellulite bactérienne, c’est-à-dire une infection diffuse du derme et de l’hypoderme. La peau devient très rouge, chaude, tendue, douloureuse, et la zone atteinte s’étend au-delà du site vaccinal, pouvant toucher une grande partie du bras. L’enfant présente souvent une fièvre élevée, un malaise général, parfois des frissons.
Dans ce cas, il s’agit d’une urgence médicale justifiant une consultation rapide, voire un passage aux urgences pédiatriques. Une antibiothérapie systémique par voie orale ou intraveineuse est alors nécessaire, ciblant les germes cutanés classiques (staphylocoques, streptocoques). Un bilan biologique peut être réalisé pour évaluer la sévérité de l’infection. En parallèle, des soins locaux adaptés et la surveillance de la progression de la rougeur sont mis en place pour s’assurer que la cellulite régresse sous traitement.
Critères d’alerte justifiant une consultation médicale urgente
Comment savoir, concrètement, quand le bouton du BCG impose de consulter sans attendre ? Plusieurs critères d’alerte peuvent vous guider. Le premier est l’altération de l’état général de votre enfant : fièvre supérieure à 38,5 °C, somnolence inhabituelle, refus de s’alimenter, pleurs incessants, teint terne. Dans ce contexte, même en l’absence de signe local très impressionnant, une évaluation rapide s’impose.
Le deuxième critère est l’extension rapide de la rougeur ou du gonflement autour du site d’injection, surtout si la zone dépasse 3 à 4 centimètres de diamètre, devient très chaude et douloureuse, ou s’accompagne de lignes rouges suivant le trajet des vaisseaux lymphatiques. Un troisième critère est la présence d’un ganglion volumineux et douloureux sous l’aisselle ou au-dessus de la clavicule, augmentant rapidement de taille ou devenant mou et fluctuants. Enfin, un écoulement de pus abondant, malodorant, qui imbibe les vêtements malgré les soins locaux, doit également amener à consulter.
En pratique, si vous avez le moindre doute, mieux vaut demander l’avis de votre médecin ou de votre pédiatre. Mieux vaut une consultation rassurante pour une réaction encore dans la norme qu’un retard de prise en charge d’une infection débutante. N’hésitez pas à prendre des photos de l’évolution de la lésion, notamment si les symptômes varient d’un jour à l’autre : ces images pourront aider le professionnel de santé à apprécier la dynamique du bouton du BCG.
Prise en charge thérapeutique des complications infectieuses du BCG
Lorsqu’une complication infectieuse est suspectée ou confirmée, la prise en charge repose sur une combinaison de soins locaux, de traitements antibiotiques classiques en cas de surinfection, et, plus rarement, de médicaments antituberculeux spécifiques en cas de BCGite vraie. L’objectif est double : contrôler l’infection pour protéger la santé de l’enfant, tout en limitant au maximum les séquelles cicatricielles. La stratégie choisie dépendra du type de complication, de son étendue et du terrain médical de l’enfant.
Traitement local antiseptique : chlorhexidine et soins de plaie adaptés
Pour un bouton du BCG ulcéré avec réaction locale modérée, les soins reposent avant tout sur des mesures de base : lavage quotidien à l’eau et au savon doux, séchage par tamponnement avec une serviette propre, et éventuellement application ponctuelle d’un antiseptique adapté. Parmi les antiseptiques, la chlorhexidine aqueuse est souvent privilégiée, en évitant les solutions alcooliques trop irritantes pour la peau fragile des nourrissons.
En cas de suintement, une compresse stérile simplement posée (sans pansement occlusif serré) peut protéger les vêtements tout en laissant la plaie respirer. Il est déconseillé d’utiliser des pommades corticoïdes, des crèmes cicatrisantes grasses ou des désinfectants agressifs à répétition, car ils peuvent retarder la cicatrisation ou favoriser la macération. De la même façon, il ne faut ni gratter, ni percer volontairement le bouton. Pensez aussi à maintenir les ongles de votre enfant courts et propres pour limiter le risque de surinfection par grattage involontaire.
Antibiothérapie anti-staphylococcique en cas de surinfection avérée
Lorsque la surinfection bactérienne est avérée (écoulement franchement purulent, rougeur étendue, douleur, parfois fièvre), le médecin peut prescrire une antibiothérapie ciblée contre les germes cutanés usuels, principalement le staphylocoque doré. Selon la sévérité et l’étendue des lésions, ce traitement peut être local (pommade antibiotique) ou systémique par voie orale. L’objectif est de contrôler rapidement l’infection pour éviter la progression vers une cellulite ou une atteinte plus profonde.
La durée de l’antibiothérapie est généralement de 5 à 10 jours, adaptée en fonction de la réponse clinique. Pendant ce temps, les soins locaux restent indispensables : nettoyage doux, antiseptique, pansements non occlusifs si nécessaire. Si l’infection ne s’améliore pas dans les 48 à 72 heures suivant le début du traitement, ou si l’état général de l’enfant se dégrade, une réévaluation médicale est indispensable. Dans certains cas particuliers, des prélèvements locaux peuvent être réalisés pour identifier précisément le germe en cause et adapter l’antibiotique en conséquence.
Rifampicine et isoniazide pour les BCGites compliquées ou disséminées
Dans les formes plus graves directement liées au bacille vaccinal (BCGite régionale compliquée, adénite suppurée importante, BCGite disséminée), le traitement repose sur des médicaments antituberculeux spécifiques. Les plus utilisés sont l’isoniazide et la rifampicine, parfois associés à d’autres molécules selon les recommandations spécialisées. Ces traitements visent à contrôler la prolifération du bacille du BCG et à prévenir les complications à distance.
La durée de la thérapie est souvent prolongée, de plusieurs mois, et nécessite un suivi étroit en consultation spécialisée (pédiatrie, infectiologie, pneumologie). Des bilans sanguins réguliers sont réalisés pour surveiller la tolérance des médicaments, notamment la fonction hépatique. Dans le cas d’une adénite très volumineuse ou fluctuante, un geste de ponction évacuatrice ou de drainage chirurgical limité peut être associé pour accélérer la guérison. Bien que ces situations soient impressionnantes pour les parents, il est important de rappeler qu’elles restent rares au regard du nombre de vaccinations réalisées, et que la prise en charge moderne permet le plus souvent une évolution favorable.